- Главная
- Статьи
- Основы ингаляционной анестезии: принцип действия, фармакокинетика и свойства ингаляционных анестетиков
Основы ингаляционной анестезии: принцип действия, фармакокинетика и свойства ингаляционных анестетиков
Эта серия статей посвящена применению ингаляционного наркоза в ветеринарной практике. Вообще, это огромная тема, о которой невозможно рассказать в рамках одного сообщения, и поэтому представленная лекция будет носить скорее ознакомительный характер. Насколько нам известно, сейчас очень ограниченное число ветеринарных клиник в Москве применяют ингаляционную анестезию в своей повседневной практике и поэтому, когда мы готовили эту статью, то решили, что начать надо с азов, и заранее просим извинения у тех, кому давно знакомы основы ингаляционной анестезии.
Итак, мы с вами рассмотрим:
- Особенности и преимущества ингаляционной анестезии.
- Механизм действия ингаляционных анестетиков.
- Основные физические характеристики и параметры ингаляционных анестетиков.
- Законы поглощения и элиминации анестетиков.
- Особенности применения ингаляционных анестетиков в ветеринарной практике.
В настоящее время в гуманной медицине всё чаще используются методики Тотальной Внутривенной Анестезии. ТВА не требует применения громоздких наркозных аппаратов, является более экологичной и несомненно дешевле, а следовательно экономически выгодней.
Вот, что пишет об этом один медицинский врач анестезиолог Питер Фентон: «Многие предсказывают закат ингаляционной анестезии из-за её высокой стоимости и загрязнения окружающей среды. Придёт время, и тотальная внутривенная анестезия полностью заменит ингаляционную. Но это событие ещё далеко и летучие анестетики продолжат занимать центральное место в анестезиологической практике на многие годы вперёд».
Почему же несмотря на недостатки он предрекает летучим анестетикам ведущую роль в анестезиологической практике на многие годы? А дело в том, что до сих пор ни один инъекционный препарат не может продемонстрировать тех удивительных свойств, которыми обладают ингаляционные анестетики последнего поколения, а именно – быстрое управление глубиной наркоза, минимальная биотрансформация, уникальный путь поглощения и элиминации анестетиков. Что же касается ветеринарной практики и в особенности таких животных, с которыми нам приходится работать, то смело можно сказать, что для многих из них ингаляционная анестезия является единственно возможным способом проведения адекватного и относительно безопасного наркоза.
Идеальный анестетик
В науке существует номинальное понятие – так называемый «идеальный анестетик». Долгие годы врачи и учёные всего мира работают над его созданием. Идеальный анестетик должен соответствовать следующим параметрам:
- Должен обеспечивать быструю и комфортную для пациента индукцию в наркоз.
- Должен иметь мощный гипнотический эффект с выраженной анальгезией и миорелаксацией.
- Должен быть нетоксичным .
- Должен позволять легко управлять глубиной наркоза.
- Должен иметь минимальные побочные воздействия на все жизненно важные системы организма.
- Должен обеспечивать быструю и комфортную реверсию
- Кроме того, он должен быть экологически безопасным и иметь невысокую стоимость.
До сих пор, препарата, который отвечал бы всем этим требованиям, не существует в природе. Но можно сказать, что максимально к этому понятию приближаются ингаляционные анестетики последнего поколения.
Арсенал анестезиолога
Вообще, в арсенале современного анестезиолога имеется восемь ингаляционных анестетиков. Это закись азота, галотан, метоксифлюран, энфлюран, изофлуран, десфлюран, севофлюран и ксенон. Как правило, широкое внедрение препарата в анестезиологическую практику происходит на много лет позднее даты его открытия и синтеза. Так например Изофлуран, синтезированный в 1965 году, получил широкое применение лишь в начале восьмидесятых годов прошлого века. В нашей стране начал применяться в начале девяностых годов. В ветеринарной практике в России мы впервые использовали Изофлуран в 1997 году и сразу отметили его поразительные свойства.
Инертный газ Ксенон, так же обладающий анестезирующими свойствами, в этом списке стоит особняком, так как его применение по ряду причин весьма ограничено в широкой анестезиологической практике. Что касается эфира и хлороформа, синтезированных в середине 19 века, то их применение давно запрещено во всех развитых странах из-за высокой токсичности и огнеопасности.
Механизм действия ингаляционных анестетиков
Для того чтобы разобраться в том, как ингаляционные анестетики вызывают у пациента состояние общего наркоза, необходимо понимать их фармакокинетику. Принято считать, что конечный эффект их действия, то есть общая анестезия, зависит от достижения терапевтической концентрации препарата в ткани головного мозга.
В настоящее время существует несколько теорий о том, как именно молекулы анестетика воздействуют на нейроны головного мозга. Предполагают, что механизм действия у всех ингаляционных анестетиков на молекулярном уровне примерно одинаков: анестезия возникает благодаря адгезии молекул анестетика к специфическим гидрофобным структурам. Как известно, клеточные мембраны нейронов состоят из билипидного молекулярного слоя, который имеет в своём составе множество гидрофобных структур. Так вот, связываясь с этими структурами, молекулы анестетика расширяют билипидный слой до критического объёма, после чего функция мембраны претерпевает изменения, что в свою очередь приводит к снижению способности нейронов индуцировать и проводить импульсы между собой. Таким образом, анестетики вызывают депрессию возбуждения как на пресинаптическом, так и на постсинаптическом уровне.
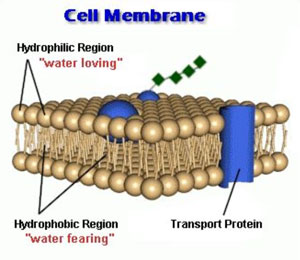
На макроскопическом уровне не существует единственной области мозга, где реализуют своё действие ингаляционные анестетики. Они влияют на кору больших полушарий, гипокамп , клиновидное ядро продолговатого мозга и другие структуры. Подавляют они и передачу импульсов в спинном мозге, особенно на уровне вставочных нейронов задних рогов, вовлечённых в рецепцию боли. Считается, что анальгезирующий эффект вызван воздействием анестетика в первую очередь на ствол мозга, и на спинной мозг.
Так или иначе, высшие центры, контролирующие сознание, первыми подвергаются воздействию, а жизненно важные центры (дыхательный, вазомоторный) более резистентны к воздействию анестетика. Таким образом, пациенты в состоянии общего наркоза способны сохранять спонтанное дыхание, близкие к норме сердечный ритм и артериальное давление.
Из всего вышесказанного становится понятным, что «мишенью» для молекул ингаляционных анестетиков являются мозговые нейроны. Теперь попробуем разобраться, каким образом они достигают этой «мишени».
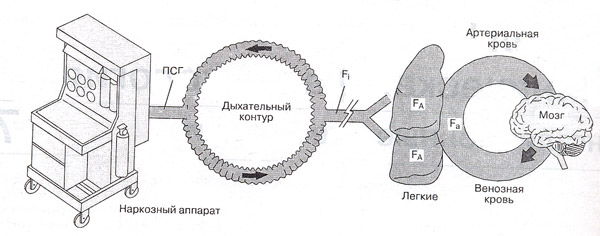
Испаритель – дыхательный контур – альвеолы – кровь – мозг
Итак, для того чтобы молекулы анестетика достигли мозговых нейронов, они должны попасть из испарителя в дыхательный контур, затем в альвеолы. Из альвеол молекулы должны диффундировать в кровь и только с кровью они будут доставлены к тканям организма, будут накапливаться в них, в частности в ткани мозга, где в конце концов достигнут определённой концентрации, вызывая состояние общего наркоза. Для того, чтобы разобраться, как и по каким законам всё это происходит, необходимо знать основные физические параметры ингаляционных анестетиков.
Основные физические параметры ингаляционных анестетиков
Существуют три основных параметра по которым принято характеризовать ингаляционные анестетики. Это летучесть, растворимость и мощность. Знание этих параметров позволит использовать достоинства и избежать недостатков в применении того или иного анестетика.
Летучесть или «Давление Насыщенного Пара»
ДНП отражает способность анестетика к испарению, или другими словами, его летучесть.
Все летучие анестетики имеют разную способность к испарению. Отчего же зависит интенсивность испарения того или иного анестетика..?
Давайте представим, что жидкий анестетик помещен в закрытый сосуд. Его молекулы будут покидать раствор, переходя в окружающее газовое пространство.

Давление, которое будет оказывать на стенки сосуда максимальное количество испарённых молекул, называют «давлением насыщенного пара». Количество испаряемых молекул зависит от энергетического статуса данной жидкости, то есть от энергетического статуса её молекул.
То есть чем больше энергетический статус анестетика, тем выше его ДНП.
ДНП важный показатель потому, что, используя его можно рассчитать максимальную концентрацию паров анестетика.
ДНП для каждого анестетика известен, так как существуют приборы, позволяющие его измерять. Используя известное значение ДНП для данного анестетика можно легко рассчитать максимальную концентрацию его паров. Для этого нужно выяснить, какой процент составляет ДНП анестетика от атмосферного давления.
Например, ДНП изофлурана при комнатной температуре равно 238mmHG. Следовательно, для того чтобы рассчитать максимальную концентрацию его паров, производим следующие вычисления: 238mmHg / 760mmHG * 100 = 31% . То есть максимальная концентрация паров Изофлурана при комнатной температуре может достигать 31%. В сравнении с изофлураном, анестетик метоксифлюран имеет ДНП всего 23mmHG и его максимальная концентрация при той же температуре дотигает максимум 3%. Из примера видно, что есть анестетики, характеризующиеся высокой и низкой летучестью. Эти особенности можно использовать на практике. Препараты, обладающие низкой летучестью удобно использовать для проведения наркоза методом инссуфляции или с применением простой наркозной маски. Напротив высоколетучие анестетики используют только с применением специально откалиброванных испарителей.
Итак, к группе высоколетучих анестетиков можно отнести Галотан, Изофлуран, Севофлюран и Десфлюран. Метоксифлюран – низколетучий анестетик.
Давление насыщенного пара анестетиков может изменяться при повышении или понижении температуры окружающей среды. В первую очередь эта зависимость актуальна для анестетиков с высокой летучестью.
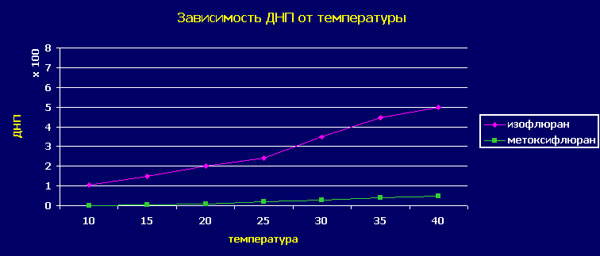
На графике изображена кривая изменения ДНП в зависимости от температуры для изофлурана и для метоксифлюрана. Как можно заметить, при повышении температуры от плюс 10 до плюс 40 градусов, кривая метоксифлюрана остаётся почти горизонтальной, в то время как кривая изофлурана показывает, что в среднем, при повышении температуры на 10 градусов, максимальная концентрация его паров увеличивается на 10-12%. Поэтому все испарители для высоколетучих анестетиков, снабжены системой, позволяющей поддерживать концентрацию препарата при различной температуре окружающей среды.
Близкие значения ДНП у некоторых анестетиков позволяют использовать для них один и тот же испаритель. Примером могут служить галотан и изофлуран, так как их ДНП равны 243 и 238 mmHg соответственно. Но это не говорит о том, что анестетики с близким значением ДНП могут смешиваться в одном испарителе. Это недопустимо. Если вы хотите после использования галотана залить в испаритель изофлуран, то надо слить остатки предыдущего анестетика и тщательно продуть испаритель.
Растворимость
Известно, что пары и газы способны растворяться в жидкости.
Давайте представим себе сосуд, содержащий газ и жидкость. Газ растворяется в жидкости. В начале растворения молекулы газа активно переходят в раствор и обратно.
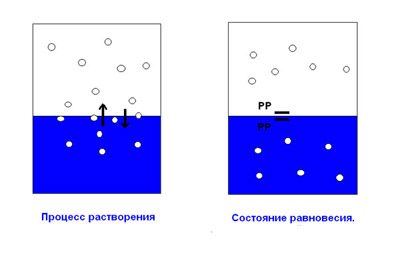
По мере того как всё больше и больше молекул газа смешиваются с молекулами жидкости, постепенно наступает состояние равновесия, когда больше нет интенсивного перехода молекул из одной фазы в другую. Парциальное давление газа в состоянии равновесия в обеих фазах будет одинаковым.
Пары и газы с разной растворимостью создают разное парциальное давление в растворе.
Чем ниже растворимость газа, тем большее парциальное давление он способен создавать в растворе по сравнению с высокорастворимым газом при одних и тех же условиях.
Чтобы было понятнее попробуем разобрать пример:
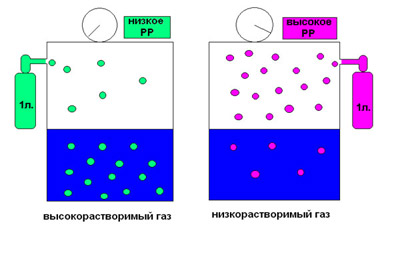
Возьмём два одинаковых сосуда наполненных равным количеством жидкости и закачаем в них по 1 литру газа. В левый сосуд закачаем легкорастворимый газ, а в правый сосуд – труднорастворимый и оставим до достижения равновесия. На рисунке видно, что по достижении равновесия в левом сосуде большее количество молекул оказались связанными в растворе чем в правом сосуде, соответственно и парциальное давление газа в нём будет меньше. Этот факт объясняется тем, что растворение это сложный физико-химический процесс при котором растворённые молекулы газа приобретают энергетический статус молекул раствора, то есть снижают свою кинетическую энергию, и поэтому парциальное давление газа в первом сосуде будет меньше чем во втором.
Так и анестетик с низкой растворимостью создаст большее парциальное давление в растворе, чем высокорастворимый. Забегая вперёд скажу, что парциальное давление анестетика, это главный фактор, обусловливающий его воздействие на мозг.
Коэффициент Освальда
Все ингаляционные анестетики имеют разную растворимость. Для оценки растворимости того или иного анестетика в анестезиологии принято использовать ряд коэффициентов которые показывают отношение количество растворённого и нерастворённого газа в состоянии равновесия и при заданной температуре. Наиболее популярным для анестетиков является коэффициент Освальда, который отражает их растворимость в крови и в тканях организма. Так для закиси азота коэффициент распределения кровь/газ составляет 0,47. Это означает, что в состоянии равновесия 1 мл. крови содержит 0,47 от того количества закиси азота, которое находится в 1 мл альвеолярного газа, несмотря на одинаковое парциальное давление. Растворимость галотана в крови значительно выше – 2,4. Таким образом, для достижения равновесия, галотана должно раствориться в крови почти в пять раз больше чем закиси азота. То есть плохо растворимая закись азота быстрее обеспечит необходимое парциальное давление.
Как мы убедимся позднее, растворимость анестетика, это основной фактор, обусловливающий его быстродействие.
Мощность
Для того чтобы сравнивать мощность различных ингаляционных анестетиков, необходим какой то общий для всех показатель. Наиболее распространённым показателем мощности ингаляционного анестетика является его Минимальная Альвеолярная Концентрация, сокращённо М.А.К.
М.А.К. – это альвеолярная концентрация ингаляционного анестетика, которая предотвращает выраженную болевую реакцию у 50% пациентов, в ответ на стандартизированный стимул. Стандартизированным стимулом принято считать кожный разрез. М.А.К. анестетика идентична Э.Д.50 в фармакологии. М.А.К. определяется измерением концентрации анестетика непосредственно в выдыхаемой газовой смеси у молодых и здоровых животных, подвергшихся ингаляционной анестезии без какой либо премедикации. М.А.К., по сути, отражает концентрацию анестетика в мозге, потому, что при наступлении анестезии наступит равновесие между парциальным давлением анестетика в альвеолярном газе и в ткани мозга.
Сравнивая концентрацию различных анестетиков, необходимую для достижения М.А.К., можно сказать какой из них более сильный. Например: М.А.К. для изофлурана 1,3%, а для севофлюрана 2,25%. То есть для достижения МАК требуется разная концентрация анестетиков.
Следовательно, препараты с низким значением М.А.К., являются мощными анестетиками. Высокое значение М.А.К. говорит о том, что препарат обладает менее выраженным анестезирующим эффектом.
К мощным анестетикам можно отнести галотан, севофлюран, изофлуран, метоксифлюран. Закись азота и десфлюран являются слабыми анестетиками. Значения М.А.К. у разных отрядов млекопитающих отличаются незначительно. Что касается других классов животных, то, по видимому, МАК для них не измерялась, так как в литературе нам не удалось найти информации по этому вопросу.
Законы поглощения и элиминации анестетиков
Теперь, зная основные физические параметры ингаляционных анестетиков, давайте попробуем понять, по каким законам они попадают из испарителя в мозг пациента и как элиминируются из организма.
Анестезирующий эффект зависит от достижения определённого парциального давления анестетика в мозге, которое в свою очередь напрямую зависит от парциального давления анестетика в альвеолах. Абстрактно, это отношение можно представить как гидравлическую систему: давление, созданное на одном конце системы передаётся через жидкость на противоположный конец.
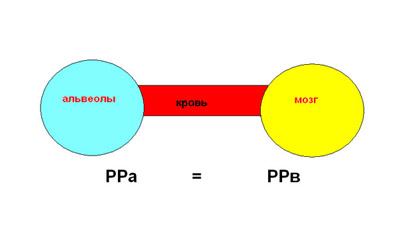
Альвеолы и ткань мозга являются « противоположными концами системы», а жидкость это кровь. Соответственно, чем быстрее возрастёт альвеолярное парциальное давление в альвеолах, тем быстрее возрастёт и парциальное давление анестетика в мозге, а значит быстрее произойдёт индукция в наркоз. Фактическая концентрация анестетика в альвеолах, циркулирующей крови и в мозге важна только потому, что она участвует в достижении анестезирующего парциального давления.
Известно три фактора, непосредственно влияющих на индукцию и реверсию:
- растворимость анестетика
- сердечный выброс пациента
- градиент парциального давления альвеолярного газа и венозной крови
Влияние растворимости на скорость индукции
Следует помнить, что чем выше растворимость анестетика, тем медленнее происходит индукция в наркоз у пациента, и наоборот препараты обладающие низкой растворимостью, обеспечивают быструю индукцию.
Чем же это можно объяснить?
Как мы уже знаем, парциальное давление анестетика в мозге напрямую зависит от парциального давления анестетика в альвеолах. Анестетики с высокой растворимостью, в большом количестве поглощаются кровью, что долго не позволяет достигать достаточного уровня альвеолярного парциального давления. И соответственно индукция займёт больше времени. К высокорастворимым анестетикам можно отнести эфир, метоксифлюран и галотан. Изофлуран, Десфлюран, Севофлюран и Ксенон – низкорастворимые анестетики.
Теперь рассмотрим как влияет на скорость индукции скорость сердечного выброса.
Влияние сердечного выброса на скорость индукции
Сердечный выброс у пациента, как правило, отражает альвеолярный кровоток. По ряду причин, во время индукции сердечный выброс может возрастать или уменьшаться. Если сердечный выброс увеличивается , возрастает альвеолярный кровоток, значит больший объём крови будет притекать к альвеолам за единицу времени. При этих условиях большее количество анестетика способно раствориться в крови, и парциальное давление его в альвеолах в этом случае будет возрастать медленно, что как мы уже знаем, скажется на замедлении индукции. Если же сердечный выброс уменьшается, то это приводит к быстрому увеличению альвеолярного парциального давления и быстрой индукции.
Для анестетиков с низкой растворимостью, изменения сердечного выброса играют небольшую роль. Низкий сердечный выброс увеличивает риск передозировки анестетиков с высокой растворимостью в крови.
И последний фактор влияющий на скорость индукции и реверсии, это градиент парциального давления анестетика альвеолярного газа и венозной крови.
Градиент концентрации альвеолярный газ/кровь
Разница парциального давления анестетика в альвеолярном газе и легочной крови, приводит к градиенту давлений, благодаря которому происходит диффузия анестетика. Чем больше градиент, тем выше диффузия анестетика из альвеол в кровь. Диффузия продолжается до тех пор, пока не будет достигнуто равновесие. В самом начале индукции, когда альвеолярная концентрация анестетика ещё очень мала, отсутствует и градиент, так что на данном этапе молекулы анестетика не диффундируют из альвеол в кровь. Это способствует быстрому накоплению паров анестетика в альвеолярном газе, и молекулы начинают переходить из альвеол в кровь. Пока анестетик поглощается тканями организма, концентрация его в венозной крови будет меньше его концентрации в альвеолах, градиент сохраняется, диффузия продолжается.
Наступает момент, когда ткани насыщаются анестетиком, и тогда кровь, возвращающаяся к лёгким, будет иметь то же парциальное давление анестетика, что и альвеолярный газ. Градиент падает, наступает равновесие, и анестетик больше не диффундирует из альвеол в кровь. Анестетики, обладающие меньшей растворимостью в тканях, быстрее достигают равновесия. А это значит, что скорость индукции пропорциональна скорости падения градиента.
Элиминация ингаляционных анестетиков
Пробуждение пациента, происходит при снижении концентрации анестетика в головном мозге. Элиминация анестетика происходит в основном через лёгкие, и лишь небольшой процент его подвергается биотрансформации. Высокорастворимые анестетики, в большей степени подвергаются метаболизму, а следовательно могут образовывать продукты распада, токсичные для организма. Например, галотан для морских свинок обладает выраженным гепатотоксическим эффектом.
Элиминация, по сути, процесс обратный поглощению. Врач уменьшает концентрацию анестетика на испарителе, что приводит к понижению его парциального давления в дыхательном контуре, и в альвеолах. Альвеолярно-венозный градиент «переворачивается». Теперь парциальное давление анестетика в крови, выше, чем в альвеолах. И градиент «заставляет» анестетик переходить из крови в альвеолы, откуда он и удаляется при выдохе, а при вдохе альвеолы наполняются свежим газом, не содержащим анестетика.
Таким образом становится понятна суть уникального пути поглощения и элиминации ингаляционных анестетиков, которую можно охарактеризовать одной фразой : « как вошёл так и вышел».
Некоторые практические аспекты
Теперь давайте подробней рассмотрим практические аспекты применения анестетиков, которые чаще всего используются в ветеринарной практике. Речь пойдёт о закиси азота, галотане и изофлуране.
Закись Азота (Веселящий газ)
Итак: закись азота. История её применения началась ещё два века назад, когда один из английских химиков по фамилии Пристли в 1776 году синтезировал закись азота, а двадцать лет спустя другой учёный – Дэви, среди свойств веселящего газа, подметил его анестезирующий эффект. Он писал: «….Закись азота, по видимому, наряду с другими свойствами обладает способностью уничтожать боль, её можно с успехом применять при хирургических операциях….». Некоторые известные европейские врачи того времени заинтересовались открытием Дэви, и до нас дошли документальные свидетельства о более или менее удачных экспериментах применения «веселящего газа» для обезболивания во время хирургических операций. Но наибольшую известность Закись Азота приобрела в Соединённых штатах Америки, где её начали широко применять в зубоврачебной практике.
В наше время закись азота никогда не используется для проведения мононаркоза из за недостаточного анестезирующего эффекта, а применяется только в комбинации с другими летучими анестетиками, потенциируя их действие.
Закись азота – единственное неорганическое соединение из всех, применяемых в современной практике ингаляционных анестетиков.
Закись азота бесцветна, не имеет запаха и не взрывоопасна. Закись азота хранится в баллонах под давлением, и благодаря своим физическим свойствам при комнатной температуре и давлении выше атмосферного находится там, одновременно как в газообразном, так и в жидком состоянии. Поэтому обычные манометры не могут точно измерять давление газа в баллоне. По этой причине расход закиси азота надёжнее определять, взвешивая баллон, а не ориентируясь на показания манометра встроенного в баллонный редуктор.
Закись азота относительно недорогой ингаляционный анестетик. На сегодняшний день, стоимость одного баллона с закисью, составляет примерно 700-800 рублей.
Влияние на различные системы организма
- Повышает концентрацию катехоламинов
- Незначительно увеличивает ЧСС и сердечный выброс
- Повышает риск развития аритмий вследствие увеличения уровня катехоламинов.
- Закись азота увеличивает мозговой кровоток и повышает потребность ткани мозга в кислороде.
- При длительном применении может снижать скорость клубочковой фильтрации, тем самым, уменьшая диурез.
- Согласно данным некоторых исследований, у приматов может вызывать рвоту в послеоперационном периоде в результате активации рвотного центра в продолговатом мозге.
Биотранформация и токсичность
Закись азота практически не подвергается биотрансформации в организме. Согласно E. Morgan, менее одной сотой процента закиси поступившего в организм во время наркоза подвергается биотрансформации. Остальное его количество выводится через лёгкие и очень небольшая часть диффундирует через кожу.
Известно, что длительные экспозиции высоких доз закиси могут привести к депрессии костного мозга и развитию анемии. В некоторых случаях может ослабляться иммунологическая резистентность организма к инфекциям.
Противопоказания
К состояниям при которых нежелательно, а иногда и нельзя использовать закись азота можно отнести пневмоторакс, острую тимпанию у травоядных животных, острое расширение и заворот у хищников.
Давайте рассмотрим, каким образом закись азота может ухудшить состояние пациента с вышеперечисленными патологиями.
Известно, что растворимость закиси азота в крови в 35 раз превышает растворимость азота находящегося в атмосферном воздухе.
Таким образом, закись азота диффундирует в воздухосодержащие полости быстрее, чем азот поступает в кровоток. Вследствие проникновения в эти полости большого количества закиси и выхода из неё небольшого количества азота, суммарное давление газов внутри полости сильно увеличивается. Так при ингаляции 75об.% закиси, при пневмотораксе, объём последнего может удвоиться в течение 10 минут, что в свою очередь ухудшит состояние пациента.
Особенности
- Эффект второго газа
- Диффузионная гипоксия
- Диффузия в манжету эндотрахеальной трубки.
Эффект второго газа
При использовании закиси азота в комбинации с другим ингаляционным анестетиком, известно, что последний быстрее достигает анестезирующего парциального давления.
Диффузионная гипоксия
Диффузионная гипоксия – развивается во время элиминации закиси из организма. Закись азота в больших количествах диффундирует из крови в альвеолы, в результате чего снижается концентрация кислорода в альвеолах. Для того чтобы избежать диффузионной гипоксии, необходимо после отключения закиси азота, на несколько минут повысить процентное содержание кислорода во вдыхаемой смеси.
Диффузия в манжету Э.Т.
Известно, что закись азота диффундирует в манжету эндотрахеальной трубки, в результате чего повышается давление внутри манжеты, и она может начать оказывать чрезмерное давление на стенку трахеи, в результате может развиться ишемия слизистой оболочки трахеи. Следовательно, во время анестезии с применением трёх четвертей закиси в объёме ПСГ необходимо периодически контролировать давление в эндотрахеальной манжете.
На практике мы почти всегда используем закись азота в комбинации с галотаном или изофлураном. Обычно содержание закиси в ПСГ составляет от 30 до 75 об.%. Объёмный процент сильно варьирует в зависимости от вида животного, степени анестезиологического риска и особенностей оперативного вмешателства.
Галотан (Фторотан)
Галотан самый дешевый из жидких ингаляционных анестетиков, обладающий достаточно мощным анестезирующим эффектом. Его МАК составляет 0,75. Галотан обладает мощным гипнотическим эффектом, с хорошо выраженной миорелаксацией.
Воздействие на системы организма.
Угнетающее воздействие на систему кровообращения. Галотан уменьшает сердечный выброс и снижает артериальное давление. Галотан может повысить чувствительность проводящей системы сердца к воздействию катехоламинов, что может привести к развитию тяжёлых аритмий.
- При использовании высоких доз угнетает дыхание. Дыхание угнетается за счёт депрессии дыхательного центра в продолговатом мозге, а так же из-за угнетения функции межрёберных мышц, участвующих в акте дыхания. Поэтому при применении Галотана необходимо иметь возможность проведения искусственной или вспомогательной вентиляции лёгких.
- Как и закись азота Галотан снижает почечный кровоток, клубочковую фильтрацию и диурез. Поэтому при использовании комбинации Закись/Галотан при длительных хирургических вмешательствах необходимо применять средства улучшающие реологические свойства крови и тканевую перфузию. Тщательно контролировать диурез в интраоперационный и послеоперационный периоды.
- В гуманитарной медицине большое значение предаётся воздействию Галотана на клетки печени. Известно, что у людей после неоднократного применения Галотана отмечались серьёзные нарушения функции печени. У животных эта проблема по всей видимости не имеет такого значения. Мы в своей практике регистрировали незначительное повышение трансаминаз у собак в 5% от общего числа галотановых наркозов.
Биотрансформация и токсичность
Галотан имеет достаточно высокий показатель метаболизации. До 20% Галотана поступившего в организм трансформируется в процессе обмена веществ. Основным местом, где происходит его метаболизм является печень. Вообще процент метаболизации имеет большое значение так как токсические свойства приписываются не самим ингаляционным анестетикам, а продуктам их распада. В процессе метаболизации Галотан образует несколько вредных для организма метаболитов, главным из которых является трифторуксусная кислота. Этот метаболит может участвовать в возникновении аутоиммунных реакций. Считается, что так называемый «галотановый гепатит» является аутоиммунным. Мы в своей практике наблюдали картину острого гепатита, сопровождающегося некрозом клеток печени только у морских свинок.
Противопоказания
- заболевания печени (особенно если в анамнезе уже была анестезия галотаном)
- гиповолемия
- аортальный стеноз
- не использовать для морских свинок.
- кроме того Галотан должен применяться с осторожность у пациентов страдающих сердечными аритмиями.
Особенности
В качестве стабилизатора Галотан содержит тимол, который может стать причиной осмоления испарителя, и привести к его поломке. Чтобы этого не произошло, в конце операционного дня весь оставшийся Галотан сливают из испарителя, а сам испаритель тщательно продувают.
Изофлуран
В настоящее время Изофлуран - препарат первого выбора для проведения ингаляционного наркоза у животных.
Благодаря низкой растворимости этот препарат метаболизируется не более чем на 6-8%, остальное его количество выводится через лёгкие в неизменном виде. И хотя трифторуксусная кислота так же является метаболитом изофлурана, её количество настолько мало, что, по видимому не имеет значения в клинической практике.
Изофлуран достаточно мощный анестетик, обладающий выраженным гипнотическим и миорелаксирующим эффектом его МАК составляет 1,15об.%. Хотя, для некоторых животных его анальгезирующий эффект особенно при проведении длительных и болезненных вмешательств может оказаться недостатачным. Поэтому целесообразно комбинировать изофлуран с другими анестетиками, например с закисью азота, или использовать мощные анальгетики ( Н.П.В.С., опиоиды и др.)
Воздействие на системы организма
- практически не угнетает функцию миокарда
- во время индукции может возникать быстропроходящее увеличение ЧСС и подъём артериального давления.
- мало угнетает дыхание по сравнению с галотаном.
- является бронходилататором
- мало влияет на перфузию
- не влияет на диурез
Противопоказания
Изофлуран, являясь малотоксичным анестетиком, практически не имеет противопоказаний, за исключением тех состояний при которых в принципе исключается проведение каких бы то ни было операций.
Особенности
- быстрая индукция
- быстрая реверсия
- успешно применяется у всех животных
- нетоксичен
- практически не имеет противопоказаний.
Оборудование для ингаляционной анестезии в ветеринарии
Ветеринарный наркозно-дыхательный аппарат
Ветеринарный наркозный аппарат
Ветеринарный наркозно-дыхательный аппарат
Гершов С.О.
Козлитин В.Е.
Васина М.В.
Альшинецкий М.В.
2006 г.
По материалам сайта: http://www.cobravet.ru
ИНН 7735178032 / ОГРН 1187746719753
Перепечатка текстов возможна только с письменного разрешения владельца сайта, zoomed@zoomed.ru
Сайт носит информационный характер и не является публичной офертой.

.jpg)